- 1. 1. Hastabaşı Monitörlerinin Sistem Mimarisi ve Çalışma Prensipleri
- 1.1. 1.1. Modüler Yapı ve Entegrasyon
- 1.2. 1.2. Sinyal Akış Yolu
- 2. 2. Güç Yönetim Sistemleri ve Batarya Sorunları: Sistemin Kalbi
- 2.1. 2.1. Batarya Teknolojisi ve Kronik Arızalar
- 2.1.1. 2.1.1. Kapasite Kaybı ve Hücre Ölümü
- 2.1.2. 2.1.2. Derin Deşarj ve Uyandırma Sorunu
- 2.2. 2.2. AC/DC Güç Kaynağı ve Anakart Besleme Arızaları
- 2.2.1. 2.2.1. Sigorta ve Giriş Koruması
- 2.2.2. 2.2.2. Soğuk Lehim ve Mekanik Arızalar
- 2.3. 2.3. CMOS/BIOS Pili Sorunları
- 3. 3. NIBP (Non-Invaziv Kan Basıncı) Sistemi: Pnömatik ve Mekanik Zorluklar
- 3.1. 3.1. Pnömatik Sistem Anatomisi
- 3.2. 3.2. Yaygın NIBP Arızaları ve Çözüm Stratejileri
- 3.2.1. 3.2.1. “Hava Kaçağı” (Air Leak) ve “Manşon Hatası” (Cuff Error)
- 3.2.2. 3.2.2. “Süre Doldu” (Time Out) ve “Zayıf Sinyal” (Weak Signal)
- 3.3. 3.3. NIBP Kalibrasyonu ve Doğrulama
- 4. 4. SpO2 (Pulse Oksimetre) Sistemi: Optik Ölçümün Hassasiyeti
- 4.1. 4.1. Prob ve Kablo Arızaları
- 4.1.1. 4.1.1. “Sensör Yok” (No Sensor) ve “Sensör Arızalı” (Sensor Fault)
- 4.1.2. 4.1.2. “Zayıf Sinyal” (Low Signal) ve “Arayış” (Searching)
- 4.2. 4.2. Sensör Teknolojileri ve Uyumluluk
- 5. 5. EKG (Elektrokardiyogram) Sistemi: Gürültü ve Sinyal İşleme
- 5.1. 5.1. Artefakt, Parazit ve Temel Çizgi Kayması
- 5.2. 5.2. “Lead Off” (Derivasyon Çıktı) Hataları
- 6. 6. Sıcaklık ve Kapnografi (EtCO2) Modülleri
- 6.1. 6.1. Sıcaklık (Temperature) Ölçümü
- 6.2. 6.2. Kapnografi (EtCO2)
- 7. 7. Ekran, Arayüz ve Yazılım Sorunları
- 7.1. 7.1. Dokunmatik Panel (Touchscreen) Sorunları
- 7.2. 7.2. Görüntü Gelmemesi
- 8. 8. Markalara Özgü Hata Kodları ve Servis Modları
- 8.1. 8.1. GE Healthcare (Carescape, Dash, Dinamap)
- 8.2. 8.2. Philips (IntelliVue MP/MX Serisi)
- 8.3. 8.3. Mindray (BeneVision, iMEC, uMEC)
- 9. 9. Bakım ve Önleyici Faaliyetler (Preventive Maintenance – PM)
- 9.1. 9.1. Elektriksel Güvenlik Testi (IEC 62353)
- 9.2. 9.2. Performans Doğrulama ve Temizlik
- 10. 10. Sorun Giderme Metodolojisi ve Biyomedikalci İçin İpuçları
- 10.1. 10.1. Arıza Tespit Algoritması
- 10.2. 10.2. Dokümantasyon ve Yasal Sorumluluk
- 10.3. 10.3. ESD (Elektrostatik Deşarj) Önlemleri
- 10.4. Tablo 1: Sık Karşılaşılan Arızalar ve Hızlı Çözüm Rehberi
- 10.5. Tablo 2: NIBP Basınç Doğrulama Toleransları
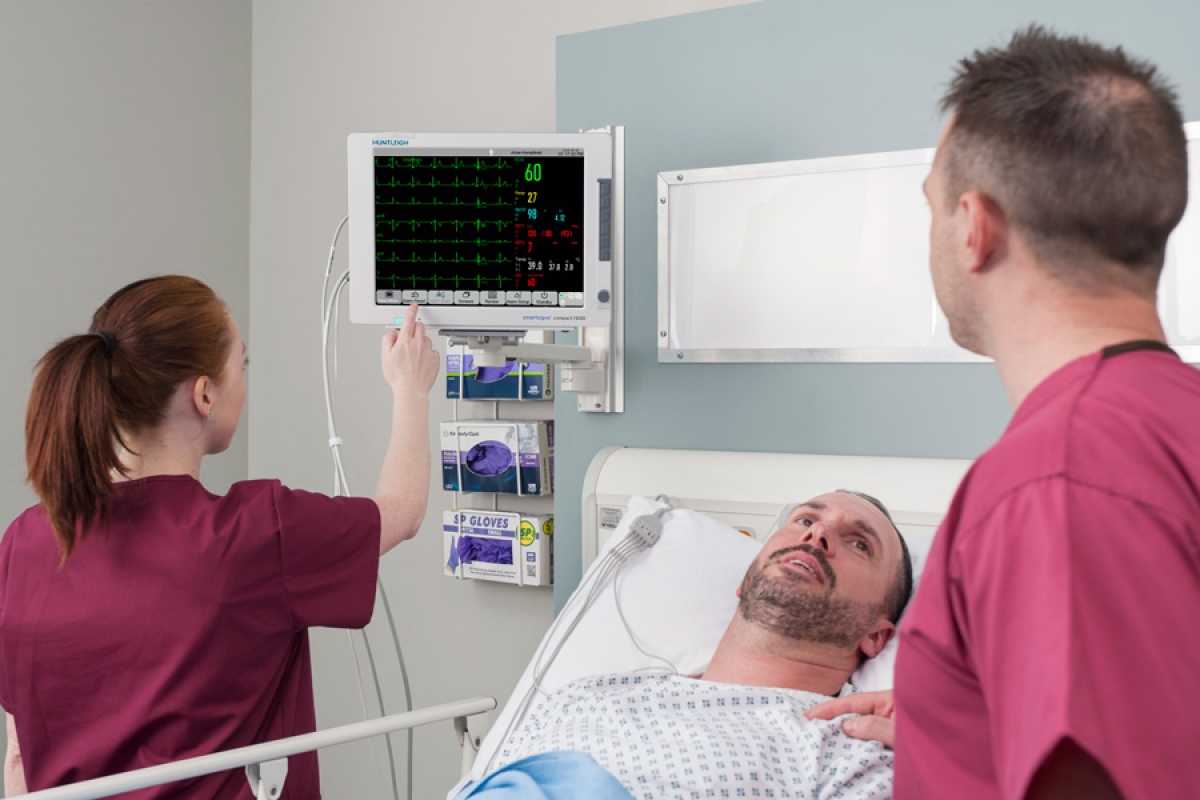
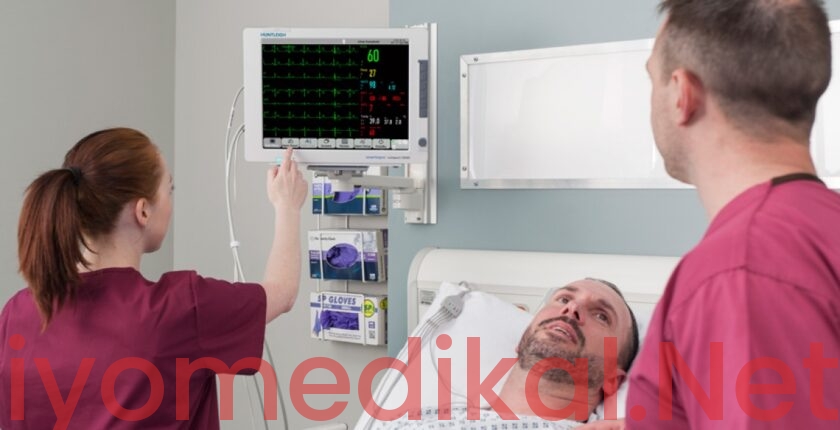
Biyomedikal mühendisliği ve teknikerliği, tıp ile teknolojinin kesişim noktasında, hasta güvenliğinin sessiz ama en güçlü teminatıdır. Mesleğe yeni başlayan bir biyomedikal uzmanı için hastabaşı monitörleri (patient monitors), karşılaşılacak en temel ve en yaygın cihaz grubunu oluşturur. Yoğun bakım ünitelerinden (YBÜ) ameliyathanelere, acil servis triyaj alanlarından ambulanslara kadar sağlık hizmetinin her aşamasında hayati fonksiyonların izlenmesi bu cihazlara emanettir. Bir monitörün doğru çalışmaması, yanlış bir tansiyon değeri veya algılanamayan bir aritmi, klinik kararları doğrudan etkileyerek hasta güvenliğini riske atabilir. Bu nedenle, bu cihazların çalışma prensiplerine, kronik arızalarına ve müdahale yöntemlerine hakim olmak, sadece teknik bir beceri değil, etik bir sorumluluktur.
Bu kapsamlı yazıda, hastabaşı monitörlerinin anatomisinden başlayarak, güç sistemleri, fizyolojik parametre modülleri (EKG, SpO2, NIBP, EtCO2, IBP, Isı), ekran teknolojileri ve yazılım altyapılarına kadar uzanan geniş bir yelpazede derinlemesine bir inceleme sunmaktadır. Rapor, sahadaki “usta-çırak” bilgi aktarımı geleneğini akademik bir titizlikle harmanlayarak, en sık karşılaşılan arızaları kök neden analizleriyle birlikte ele almaktadır. Amacımız, sadece “hangi parçanın değişeceğini” söylemek değil, “arızanın neden oluştuğunu” ve “tekrar etmemesi için neler yapılması gerektiğini” sistem mühendisliği perspektifiyle açıklamaktır.
Hasta başı monitörleri; yoğun bakım, acil servis, ameliyathane ve servislerde hastanın hayati bulgularını sürekli izleyen kritik tıbbi cihazlardır. EKG, SpO₂, NIBP, sıcaklık ve solunum gibi parametreleri ölçen bu cihazlarda oluşabilecek bir arıza, hasta güvenliğini doğrudan etkiler.
Bu nedenle özellikle mesleğe yeni başlayan biyomedikal çalışanları için hasta başı monitör arızalarını tanımak, doğru şekilde analiz etmek ve kart değişmeden müdahale edebilmek büyük önem taşır.
Bu yazıda:
-
Hasta başı monitörlerinde en sık karşılaşılan arızaları
-
Bu arızaların olası nedenlerini
-
Adım adım müdahale yöntemlerini
-
Sahada işine yarayacak pratik ipuçlarını
anlatacağız.
1. Hastabaşı Monitörlerinin Sistem Mimarisi ve Çalışma Prensipleri
Bir arızayı çözmenin ilk adımı, sistemin sağlıklı durumda nasıl çalıştığını anlamaktır. Hastabaşı monitörleri, dışarıdan bakıldığında bir ekran ve birkaç kablodan ibaret gibi görünse de, iç yapısında karmaşık bir sinyal işleme zinciri barındırır. Bu mimariyi anlamak, arızayı lokalize etmenizi sağlar.
1.1. Modüler Yapı ve Entegrasyon
Modern monitörler genellikle modüler bir yapıya sahiptir. Bu yapı, tamir ve bakım süreçlerini kolaylaştırır ancak arıza tespitinde “modül mü, anakart mı?” ikilemini doğurur.
-
Ana İşlemci Kartı (Mainboard/Motherboard): Cihazın beynidir. İşletim sistemini (genellikle Linux, Windows CE veya özel bir RTOS) çalıştırır, grafik arayüzü yönetir ve parametre modüllerinden gelen verileri işleyerek ekrana yansıtır.
-
Güç Kaynağı Modülü (Power Supply Unit – PSU): Şebeke gerilimini (110-220V AC) cihazın ihtiyaç duyduğu düşük DC gerilimlere (5V, 12V, 24V) dönüştürür ve bataryayı şarj eder.
-
Parametre Modülleri (Frontend Boards): EKG, SpO2 veya NIBP gibi sensörlerden gelen zayıf analog sinyalleri toplar, filtreler, dijitalleştirir (ADC) ve anakarta iletir. Bazı monitörlerde bu modüller anakart ile tümleşiktir (kompakt monitörler), bazılarında ise sökülüp takılabilir “rack” tipi modüllerdir (modüler monitörler).
-
İnsan-Makine Arayüzü (HMI): LCD/LED ekran, dokunmatik panel, tuş takımı ve döner düğme (rotary knob) bileşenlerini içerir.
1.2. Sinyal Akış Yolu
Bir EKG sinyalinin hastadan ekrana ulaşma yolculuğu, arıza takibi için mükemmel bir haritadır:
-
Hasta: Biyopotansiyel sinyal kaynağı.
-
Sensör/Elektrot: Sinyali algılayan arayüz (Örn: Ag/AgCl elektrot).
-
Kablo: Sinyali cihaza taşıyan iletken (Örn: EKG trunk kablosu).
-
İzolasyon Bariyeri: Hasta güvenliği için yüksek voltaj koruması.
-
Analog Ön Yüz: Sinyal yükseltme ve gürültü filtreleme.
-
A/D Dönüştürücü: Analog sinyalin dijital veriye çevrilmesi.
-
İşlemci: Algoritma ile verinin işlenmesi (Örn: Kalp atım hızı hesaplama).
-
Ekran: Sonucun grafiğe dökülmesi.
Arıza tespitinde “Böl ve Yönet” (Divide and Conquer) stratejisi bu akışa göre uygulanır. Sorun sensörde mi, kabloda mı, yoksa işlemcide mi? Bunu anlamak için simülatörler ve çapraz test yöntemleri kullanılır.
2. Güç Yönetim Sistemleri ve Batarya Sorunları: Sistemin Kalbi
Hastabaşı monitörlerinde en sık karşılaşılan arızaların başında güç sistemi sorunları gelir. Bir cihazın hiç açılmaması veya aniden kapanması, klinik işleyişi en çok aksatan durumdur.
2.1. Batarya Teknolojisi ve Kronik Arızalar
Günümüzde monitörlerin çoğu Lityum-İyon (Li-Ion) bataryalar kullanır. Ancak eski modellerde Kurşun-Asit (SLA) veya Ni-MH bataryalara da rastlanabilir. Batarya arızaları genellikle “kullanım ömrü” ve “kullanıcı alışkanlıkları” ile ilgilidir.
2.1.1. Kapasite Kaybı ve Hücre Ölümü
Bir Li-Ion bataryanın ortalama ömrü 300-500 tam şarj döngüsüdür, bu da klinik ortamda yaklaşık 2-3 yıla denk gelir. Kapasite kaybı, bataryanın iç direncinin artmasıyla oluşur.
-
Belirti: Cihaz fişten çekildiğinde hemen kapanıyor veya %100 şarj gösterirken 5-10 dakika içinde “Düşük Batarya” uyarısı verip kapanıyor.
-
Teşhis: Batarya terminallerindeki voltajı multimetre ile ölçmek her zaman doğru sonuç vermez çünkü boşta (yüksüz) voltaj normal görünebilir. En kesin teşhis, bataryayı “Battery Analyzer” cihazıyla test etmek veya bilinen sağlam bir batarya ile değiştirmektir.
-
Müdahale: Batarya değişimi şarttır. Ancak yeni batarya takıldıktan sonra mutlaka cihazın menüsünden veya servis modundan “Batarya Kalibrasyonu” (Conditioning) yapılmalıdır. Bu işlem, batarya yönetim çipinin (BMS) kapasiteyi yeniden öğrenmesini sağlar.
2.1.2. Derin Deşarj ve Uyandırma Sorunu
Monitörler depoda uzun süre kullanılmadan bekletilirse, batarya voltajı kritik seviyenin altına düşer (Deep Discharge). Bu durumda, cihaz prize takılsa bile bataryayı şarj etmeye başlamayabilir çünkü şarj devresi güvenlik nedeniyle “ölü” bataryaya akım göndermez.
-
İpucu: Bazı durumlarda, bataryayı harici bir laboratuvar güç kaynağı ile kontrollü bir şekilde “şoklamak” (kısa süreli akım vererek voltajı eşik değerin üzerine çıkarmak) bataryayı kurtarabilir. Ancak bu işlem risklidir ve tecrübeli teknisyenler tarafından yapılmalıdır. Güvenli olan yöntem, bataryayı yenisiyle değiştirmektir.
2.2. AC/DC Güç Kaynağı ve Anakart Besleme Arızaları
Cihaz prize takılıyken “AC Power” LED’i yanmıyorsa, sorun şebeke girişinden anakarta kadar olan hattadır.
2.2.1. Sigorta ve Giriş Koruması
-
Sigorta Atması: Genellikle güç kaynağındaki bir kısa devrenin (örn. köprü diyot veya anahtarlama transistörü arızası) sonucudur. Sigortayı değiştirmek sorunu çözmeyebilir; yeni sigorta da atabilir.
-
Varistör (MOV) Yanığı: Şebekedeki ani voltaj yükselmelerine (surge) karşı koruma sağlayan varistörler, yüksek voltaj geldiğinde kısa devre olarak kendini feda eder ve sigortayı attırır. Görsel kontrolde varistörün patlamış veya kararmış olduğu görülebilir.
2.2.2. Soğuk Lehim ve Mekanik Arızalar
Güç giriş soketi (IEC connector), cihazın arkasında en çok fiziksel strese maruz kalan parçadır. Sürekli tak-çıkar işlemi, soketin PCB üzerindeki lehimlerinin çatlamasına (soğuk lehim) neden olur.
-
Teşhis: Cihazın güç kablosunu oynattığınızda elektrik gelip gidiyorsa, %90 ihtimalle soket lehimlerinde sorun vardır.
-
Çözüm: Cihazı söküp soket ayaklarını taze lehimle yenilemek sorunu kalıcı olarak çözer.
2.3. CMOS/BIOS Pili Sorunları
Bir monitör her açıldığında tarih ve saati 1 Ocak 1970 veya 2000’e dönüyorsa, anakart üzerindeki küçük düğme pil (genellikle CR2032) bitmiştir.
-
Önemi: Tarih/Saat hatası önemsiz gibi görünse de, hasta kayıtlarının karışmasına ve HL7 üzerinden hastane bilgi sistemine (HBYS) veri aktarımında ciddi sorunlara yol açar. Ayrıca GE Carescape serisi gibi bazı cihazlarda lisans anahtarlarının kaybolmasına veya sistemin açılmamasına neden olabilir.
3. NIBP (Non-Invaziv Kan Basıncı) Sistemi: Pnömatik ve Mekanik Zorluklar
NIBP modülü, monitör içinde hareketli parçalar (pompa, valf) ve hava basıncı barındıran tek sistem olduğu için arıza oranı en yüksek modüllerden biridir. Ölçüm, osilometrik yöntemle yapılır; manşon şişirilir ve damardaki kan akışının yarattığı basınç dalgalanmaları (osilasyonlar) analiz edilir.
3.1. Pnömatik Sistem Anatomisi
Arızaları anlamak için sistemi tanıyalım:
-
Pompa (Pump): Manşonu şişiren motor.
-
Valf (Valve): Havayı kontrollü bir şekilde boşaltan (deflasyon) veya acil durumda aniden boşaltan (dump valve) parça.
-
Basınç Transdüseri: Hava basıncını elektrik sinyaline çeviren sensör.
-
Manifold ve Hortumlar: Havanın dolaştığı kanallar.
3.2. Yaygın NIBP Arızaları ve Çözüm Stratejileri
3.2.1. “Hava Kaçağı” (Air Leak) ve “Manşon Hatası” (Cuff Error)
Bu, sahadaki en yaygın arıza bildirimidir. Sistem hedeflenen basınca ulaşamaz veya basıncı tutamaz.
-
Kök Nedenler:
-
Manşon ve Hortum Hasarı: Manşon içindeki kese (bladder) patlamış veya hortumlar tekerlek altında ezilerek delinmiş olabilir. Konektörlerin O-ringleri (contaları) zamanla kurur ve hava kaçırır.
-
Dahili Kaçak: Cihazın içindeki NIBP modülündeki hortumlar, pompa çıkışındaki dirsekler veya valfler çatlayabilir.
-
-
Müdahale Adımları (Troubleshooting):
-
Görsel Kontrol: Manşon ve hortumu kontrol edin.
-
Kendi Kendine Test: Hortumu manşon olmadan kendi üzerine kapatarak (baş parmağınızla tıkayarak) ölçümü başlatın. Eğer cihaz hemen “Tıkanıklık” (Occlusion) hatası veriyorsa veya basınç hızla yükseliyorsa, cihaz tarafı sağlamdır; sorun manşondadır.
-
Servis Modu Testi: Cihazın servis menüsüne girerek “Leak Test” (Kaçak Testi) başlatın. Bu testte sistem belirli bir basınca şişer ve pompayı durdurur. Basınç düşüş hızı (örneğin 6 mmHg/dk’dan az olmalıdır) izlenir.
-
3.2.2. “Süre Doldu” (Time Out) ve “Zayıf Sinyal” (Weak Signal)
-
Time Out: Pompa çalışıyor ama manşon çok yavaş şişiyorsa, pompa motorunun ömrü bitmiş olabilir (fırça kömürleri aşınır) veya hava giriş filtresi tozdan tıkanmıştır. Filtre temizliği veya pompa değişimi gerekir.
-
Weak Signal: Genellikle fizyolojik bir sorundur (hastanın tansiyonu çok düşüktür) veya manşon yanlış boyuttadır (yetişkin kola çocuk manşonu takmak). Biyomedikalci, bu hatayı aldığında önce hasta simülatörü ile cihazı test etmeli, cihaz simülatörde çalışıyorsa sorunun kullanıcı/hasta kaynaklı olduğunu raporlamalıdır.
3.3. NIBP Kalibrasyonu ve Doğrulama
NIBP modülü, hasta güvenliği açısından kritik olduğundan düzenli kalibrasyon gerektirir.
-
Doğruluk Testi (Accuracy Test): Cihaz, kalibre edilmiş bir dijital manometreye “T” konektör ile bağlanır. Servis modunda statik basınçlar (0, 50, 100, 150, 200 mmHg) oluşturulur. Monitör ekranındaki değer ile manometre değeri arasındaki fark ±3 mmHg’yi geçmemelidir.
-
Aşırı Basınç Testi (Overpressure Protection): Güvenlik valfinin (Safety Valve) doğru çalışıp çalışmadığı test edilir. Yetişkin modunda genellikle 290-300 mmHg civarında valfin otomatik açılıp manşonu boşaltması gerekir. Bu güvenlik mekanizması çalışmazsa, hastanın kolunda doku hasarı (ekimoz, sinir sıkışması) oluşabilir.
4. SpO2 (Pulse Oksimetre) Sistemi: Optik Ölçümün Hassasiyeti
SpO2 ölçümü, Beer-Lambert yasasına dayanır. Parmak probu içindeki Kırmızı (660nm) ve Kızılötesi (940nm) LED’lerden çıkan ışığın dokudan geçerken oksihemoglobin ve deoksihemoglobin tarafından farklı oranlarda emilmesi prensibini kullanır. Bu sistem son derece hassastır ve dış etkenlere çok açıktır.
4.1. Prob ve Kablo Arızaları
SpO2 arızalarının %90’ı prob (sensör) veya ara kablo kaynaklıdır. Problar hastaların parmağında sürekli hareket halindedir, kablolar çekilir, sıkışır ve ezilir.
4.1.1. “Sensör Yok” (No Sensor) ve “Sensör Arızalı” (Sensor Fault)
Bu hatalar, monitörün probu elektriksel olarak algılayamadığını gösterir.
-
Kablo Kırılması: Probun kablosu, genellikle sensöre veya konektöre girdiği noktalardan içten kopar. Dışarıdan bakıldığında sağlam görünebilir.
-
Pin/Soket Hasarı: Monitör üzerindeki SpO2 soketinin pinleri, probun zorla veya yanlış açıyla takılması sonucu eğilebilir, kırılabilir veya içine göçebilir.
-
Multimetre ile Test Yöntemi: Bir biyomedikalci, şüpheli bir probun pin çıkışlarını (pinout) biliyorsa multimetre ile test edebilir. Diyot modunda LED pinleri arasında ölçüm yapıldığında, LED’in ileri yönlü gerilimini (yaklaşık 1.2V – 1.5V) görmelidir. Fotodiyot uçlarında ise ters yönde yüksek direnç görülmelidir. Eğer “OL” (Açık Devre) veya “0” (Kısa Devre) okunuyorsa, prob arızalıdır.
4.1.2. “Zayıf Sinyal” (Low Signal) ve “Arayış” (Searching)
Bu durum, probun takılı olduğunu ancak anlamlı bir nabız sinyali alamadığını gösterir.
-
Optik Kirlilik: Probun içindeki LED veya fotodiyot yüzeyi, flaster artığı, kan veya kirle kaplanmış olabilir. Alkolle temizlenmelidir.
-
Ortam Işığı Girişimi: Güçlü ameliyathane lambaları veya doğrudan güneş ışığı, fotodiyotun satüre olmasına ve yanlış ölçüme neden olabilir. Probun üzerini örtmek sorunu çözer.
-
Perfüzyon Sorunu: Hastanın elleri soğuksa (vazokonstrüksiyon) veya şoktaysa, parmak ucunda yeterli kan akışı olmaz. Bu bir cihaz arızası değildir. Biyomedikalci, probu kendi parmağına takarak cihazın çalıştığını doğrulamalıdır.
4.2. Sensör Teknolojileri ve Uyumluluk
Farklı markalar (Nellcor, Masimo, Philips, Mindray) farklı sensör teknolojileri ve pin yapıları kullanır. Bir monitöre fiziksel olarak uyan bir prob, yazılımsal veya elektriksel olarak uyumlu olmayabilir.
-
Nellcor OxiMax: Sensör içinde dijital bir çip bulunur. Monitör bu çipi okuyamazsa “Incompatible Sensor” (Uyumsuz Sensör) hatası verir.
-
Masimo SET: Hareket artefaktlarını filtrelemede çok başarılıdır ancak orijinal olmayan (yan sanayi) problarda performans düşüklüğü yaşanabilir.
5. EKG (Elektrokardiyogram) Sistemi: Gürültü ve Sinyal İşleme
EKG modülü, vücut yüzeyindeki mikrovolt seviyesindeki elektriksel potansiyelleri algılar, yükseltir ve işler. Bu kadar düşük seviyeli sinyallerle çalışmak, sistemi elektriksel gürültüye (noise) karşı çok hassas hale getirir.
5.1. Artefakt, Parazit ve Temel Çizgi Kayması
EKG trasesinin temiz olmaması, teşhisi imkansız kılar.
-
50/60 Hz Şebeke Gürültüsü: EKG çizgisinde kalın, düzenli ve hızlı bir titreme varsa, bu genellikle topraklama sorunudur. Cihazın güç kablosundaki toprak hattı kopuk olabilir veya prizdeki toprak hattı yetersizdir. Ayrıca, hastanın yatağının metal kısımlarının topraklanmamış olması da buna yol açabilir.
-
EMG (Kas) Gürültüsü: Düzensiz, yüksek frekanslı parazitler. Hastanın üşümesi, titremesi veya gergin olması sonucu kasların yaydığı elektriksel sinyaller EKG’ye karışır.
-
Temel Çizgi Kayması (Wandering Baseline): EKG çizgisinin ekranın altında ve üstünde gezinmesi. Genellikle hastanın soluması veya elektrotların kuruması/gevşemesi nedeniyle oluşur.
5.2. “Lead Off” (Derivasyon Çıktı) Hataları
Monitör, empedans ölçümü yaparak elektrotların hastaya bağlı olup olmadığını sürekli kontrol eder.
-
Kablo Bütünlük Testi: EKG kabloları (trunk cable ve lead wire) sık sık içten kopar. Multimetre ile “süreklilik” (buzzer) modunda her bir damar tek tek test edilmelidir. Test sırasında kabloyu elinizle büküp oynatın; eğer ses kesiliyorsa, kabloda temassızlık vardır.
-
Soket Pinleri: EKG ara kablosunun monitöre girdiği geniş konektördeki pinler çok incedir ve kolayca eğilebilir. Büyüteç ve ışıkla kontrol edilmelidir.
6. Sıcaklık ve Kapnografi (EtCO2) Modülleri
6.1. Sıcaklık (Temperature) Ölçümü
Genellikle termistör (NTC) prensibiyle çalışır.
-
Arızalar: Prob arızaları en yaygınıdır. Prob kablosu kopabilir.
-
Test: Probun ucu sıcak suya veya koltuk altına konduğunda değerin yükselmesi gerekir. Daha hassas test için, sabit direnç değerlerine sahip “test tapaları” kullanılır. Örneğin, YSI 400 serisi problar için belirli bir direnç (örn. 25°C için 2252 Ohm) gösteren bir tapa takıldığında monitör tam olarak o sıcaklığı göstermelidir.
6.2. Kapnografi (EtCO2)
Hastanın soluk havasındaki karbondioksit miktarını ölçer. İki ana tip vardır: Mainstream (Ana akım) ve Sidestream (Yan akım).
-
Sidestream Sorunları: Bu sistem, hastadan ince bir hortumla hava çeker. En büyük sorun “Tıkanıklık” (Occlusion) hatasıdır. Hastanın nefesindeki nem ve sekresyonlar, örnekleme hattını veya su tuzağını (water trap) tıkar. Su tuzağının düzenli değiştirilmesi ve hattın temiz tutulması gerekir.
-
Kalibrasyon: EtCO2 modülleri zamanla kayma yapar (drift). Yılda bir kez, bilinen konsantrasyonda (%5 CO2) kalibrasyon gazı kullanılarak doğrulanmalı ve kalibre edilmelidir.
7. Ekran, Arayüz ve Yazılım Sorunları
Kullanıcı, cihazla ekran üzerinden etkileşime girer. Ekranın bozulması cihazı “kör” hale getirir.
7.1. Dokunmatik Panel (Touchscreen) Sorunları
Çoğu monitör rezistif dokunmatik panel kullanır.
-
Kalibrasyon Kayması: Dokunduğunuz yerin 1-2 cm yanını algılıyorsa, kalibrasyon bozulmuştur. Servis menüsünden “Touch Calibration” yapılarak düzeltilebilir.
-
Fiziksel Hasar: Eğer dokunmatik panelin bir bölgesi hiç çalışmıyorsa veya camda çatlak varsa, panelin (digitizer) değişmesi gerekir. Bazen panel ile ekran arasına giren toz veya sıvı, sürekli basılma (ghost touch) etkisi yaratabilir.
7.2. Görüntü Gelmemesi
-
Backlight (Arka Işık) Arızası: Cihaz çalışıyor (sesler geliyor, fan dönüyor) ama ekran simsiyahsa, ekrana güçlü bir fener tutun. Eğer arka planda silik bir görüntü görüyorsanız, LCD panel sağlamdır ancak arka aydınlatma (inverter kartı veya LED sürücü) arızalıdır.
-
LVDS Kablosu: Görüntüde renk kaymaları, çizgiler veya gidip gelmeler varsa, anakart ile ekran arasındaki LVDS kablosu gevşemiş veya oksitlenmiş olabilir.
8. Markalara Özgü Hata Kodları ve Servis Modları
Her üretici, kendi hata kodlama sistemini kullanır. İşte piyasadaki ana oyuncuların dilleri:
8.1. GE Healthcare (Carescape, Dash, Dinamap)
GE monitörlerinde servis moduna girmek genellikle karmaşık bir tuş kombinasyonu veya şifre gerektirir.
-
Servis Şifresi: Genellikle o günün tarihi (Gün + Ay) kullanılır. Örneğin 25 Ekim için şifre
2510‘dur. -
Hata Kodları:
-
E00 - E13: NIBP modülü pnömatik hataları. -
SY-xx: Sistem hataları (Örn: SY-16 Güç hatası). -
CPU Battery: Carescape Bx50 serisinde saat sıfırlanması, CPU kartındaki CR2032 pilinin bittiğini gösterir ve bu pilin her 5-6 yılda bir değişmesi önerilir.
-
8.2. Philips (IntelliVue MP/MX Serisi)
Philips, “INOP” (Inoperative) terimini kullanır. Teknik hatalar ile fizyolojik alarmları ayırır.
-
Hata Mesajları:
-
NBP Cuff Overpress: Manşon basıncı güvenlik sınırını aştı. -
Batt Malfunction: Batarya iletişim hatası. -
Bad Server Link: Ölçüm modülü (MMS) ile ekran arasındaki iletişim koptu. Bu, genellikle modülün kablosunun kırılmasından kaynaklanır.
-
8.3. Mindray (BeneVision, iMEC, uMEC)
-
Şifreler: Fabrika servis şifreleri modele göre
888888,332888veya111111olabilir. -
Kodlar:
-
E03: NIBP manşon gevşek veya bağlı değil. -
E20: SpO2 paraziti, ölçüm alınamıyor.
-
9. Bakım ve Önleyici Faaliyetler (Preventive Maintenance – PM)
Biyomedikal teknikerinin en önemli görevi cihaz bozulmadan müdahale etmektir. Planlı bakım, arıza oranını %70’e kadar düşürebilir.
9.1. Elektriksel Güvenlik Testi (IEC 62353)
Tıbbi cihazlar, hastalara elektriksel olarak temas ettiğinden, kaçak akımlar ölümcül olabilir. “Electrical Safety Analyzer” cihazı ile şu testler yapılmalıdır:
-
Toprak Hattı Direnci (Protective Earth Resistance): < 0.2 Ohm olmalıdır. Bu, cihazın metal gövdesinin toprağa iyi bağlandığını garanti eder.
-
Kaçak Akımlar (Leakage Currents): Cihaz gövdesinden veya hasta kablolarından (Applied Parts) akan kaçak akımlar mikroamper (µA) seviyesinde ölçülür. Normal koşullarda ve tek hata koşullarında (toprak hattı kopukken) limitlerin altında olmalıdır.
9.2. Performans Doğrulama ve Temizlik
-
Hasta Simülatörü: Yılda en az bir kez, EKG, SpO2, NIBP ve IBP parametreleri kalibre edilmiş bir simülatör ile test edilmelidir.
-
EKG: Hız doğruluğu (30, 60, 120, 240 BPM).
-
Alarm Testi: Simülatörden “Asistoli” veya “VF” verilerek cihazın sesli ve görsel alarm verdiği doğrulanmalıdır.
-
-
Temizlik: Cihazların dış yüzeyleri ve aksesuarları, üreticinin önerdiği dezenfektanlarla (genellikle izopropil alkol veya kuaterner amonyum bileşikleri) silinmelidir. Çamaşır suyu (Sodyum Hipoklorit) plastik yüzeyleri sarartır ve çatlatır; ekran kaplamalarına zarar verir. NIBP filtreleri ve su tuzakları periyodik olarak değiştirilmelidir.
10. Sorun Giderme Metodolojisi ve Biyomedikalci İçin İpuçları
Mesleğe yeni başlayan bir uzman için arıza tespiti bir dedektiflik oyunudur. İşte başarı için bir yol haritası:
10.1. Arıza Tespit Algoritması
-
Gözlem ve Doğrulama: Arızayı gözlerinizle görün. “Cihaz çalışmıyor” diyen bir kullanıcıya güvenmeyin; cihazın fişinin takılı olup olmadığını kontrol edin.
-
Kullanıcı Hatasını Eleyin: İstatistiklere göre arıza bildirimlerinin %40-%60’ı aslında cihaz arızası değildir. Yanlış manşon boyutu, kötü elektrot yerleşimi veya kapalı alarm sınırları gibi durumları kontrol edin.
-
Aksesuardan Cihaza Doğru İlerleyin: Önce SpO2 probunu, EKG kablosunu veya manşonu değiştirin. Sorun devam ediyorsa modüle, en son anakarta bakın. En ucuz ve en kolay değişen parçadan başlayın.
-
Hata Kodlarını Kullanın: Servis manuelindeki hata kodu tablosu sizin pusulanızdır. O kodu bulun ve önerilen adımları izleyin.
10.2. Dokümantasyon ve Yasal Sorumluluk
Yaptığınız her işlemi (değişen parça, yapılan test, ölçülen değerler) “İş Emri”ne (Work Order) kaydedin. Bu kayıtlar, hem cihazın tarihçesini oluşturur hem de olası bir tıbbi hatada (malpractice) yasal olarak sizi korur. Cihazı servise alırken “Biyomedikal Kontrol Etiketi” yapıştırın ve tamir bitmeden kliniğe dönmesine izin vermeyin.
10.3. ESD (Elektrostatik Deşarj) Önlemleri
Cihazın kasasını açtığınız anda, vücudunuzdaki statik elektrik hassas elektronik kartlar için ölümcül bir silahtır. Mutlaka antistatik bileklik takın veya çalışmadan önce topraklanmış bir yüzeye dokunarak üzerinizdeki elektriği boşaltın. Kartları sadece kenarlarından tutun, çiplere dokunmayın.
Tablo 1: Sık Karşılaşılan Arızalar ve Hızlı Çözüm Rehberi
| Arıza Belirtisi | Olası Neden | İlk Müdahale Adımı |
| Cihaz Hiç Açılmıyor | Batarya bitik, Sigorta atık, Güç kablosu arızalı | Güç kablosunu ve prizi kontrol et. Sigortayı ölç. Bataryasız çalıştırmayı dene. |
| SpO2 “Sensör Yok” | Kablo kopuk, Prob arızalı, Soket hasarlı | Probu değiştir. Soket pinlerini ışıkla kontrol et. |
| NIBP “Hava Kaçağı” | Manşon delik, Hortum çatlak, Bağlantı gevşek | Manşonu ve hortumu değiştir. “Leak Test” yap. |
| NIBP “Süre Doldu” | Pompa zayıf, Filtre tıkalı, Hareketli hasta | Filtreyi temizle. Hastanın sakin durmasını sağla. Pompayı test et. |
| EKG Parazitli (Noise) | Topraklama kötü, Elektrotlar kuru, Kablo kırık | Prizi değiştir. Yeni elektrot tak. Kabloyu test et. |
| Ekran Silik/Karanlık | Backlight arızası, İnverter arızası | Fenerle görüntü kontrolü yap. Parlaklık ayarına bak. |
| Dokunmatik İşlemiyor | Kalibrasyon bozuk, Panel arızalı | Servis menüsünden kalibrasyon yap. |
| Tarih/Saat Sıfırlanıyor | Anakart pili (BIOS/CMOS) bitik | Cihazı aç, CR2032 pili değiştir. |
Tablo 2: NIBP Basınç Doğrulama Toleransları
| Test Basıncı (mmHg) | Kabul Edilebilir Aralık (mmHg) |
| 0 | 0 (Sıfırlama noktası) |
| 50 | 47 – 53 |
| 100 | 97 – 103 |
| 150 | 147 – 153 |
| 200 | 197 – 203 |
| 250 | 247 – 253 |
Bir biyomedikalci olarak, hastanenin teknolojik koruyucususunuz. Bilgi birikiminiz, dikkatiniz ve disiplininiz, hastaların yaşam kalitesine ve güvenliğine doğrudan etki eder. Bu rehber, yolculuğunuzda size ışık tutacak temel bir kaynaktır; ancak en büyük öğretmeniniz sahadaki tecrübeleriniz olacaktır.